腸管出血性大腸菌感染症は、日本において毎年数千例が報告される重要な感染症です。その代表株である O157 は、きわめて少量の菌でも発症し、腹痛や水様便、血便を引き起こし、重症化すると溶血性尿毒症症候群(HUS)や脳症を合併する危険があります。とりわけ乳幼児や高齢者においては重篤化リスクが高く、社会的にも常に注視される病原体の一つです。本稿では、国内の最新動向と発生傾向を振り返り、予防の視点を整理します。
腸管出血性大腸菌感染症は、日本において毎年数千例が報告される重要な感染症です。その代表株である O157 は、きわめて少量の菌でも発症し、腹痛や水様便、血便を引き起こし、重症化すると溶血性尿毒症症候群(HUS)や脳症を合併する危険があります。とりわけ乳幼児や高齢者においては重篤化リスクが高く、社会的にも常に注視される病原体の一つです。本稿では、国内の最新動向と発生傾向を振り返り、予防の視点を整理します。
年間発生数の推移と背景
感染症発生動向調査によると、2024年の腸管出血性大腸菌感染症の全国届出数は 3,748 例でした。そのうち有症者が 2,294 例、無症状保有者が 1,454 例であり、例年と同様に全体の約 6 割程度が症状を呈していました。2011 年から 2019 年までは 3,500~4,100 例前後で安定的に推移していましたが、2020~2022 年には一時的な減少が見られました。この背景には、新型コロナウイルス流行に伴う外食機会の減少や集団活動の抑制など、社会行動の変化が影響していると考えられます。その後、社会活動の再開とともに 2023 年以降は届出数が再び平年並みに戻り、食生活や行事の回復が感染症動向にも直結していることを示しています。
また、重症例に注目すると、2024 年には HUS が 73 例報告され、有症者全体の 3.2% にあたります。血清群別では O157 が最多であり、依然として国内における最重要株であることに変わりありません。HUS は腎機能障害や神経症状を伴い、長期的な後遺症を残す場合もあるため、報告件数が少なくとも社会的インパクトは非常に大きいものです。
季節性と生活習慣との関わり

腸管出血性大腸菌感染症は、毎年 6 月から 9 月にかけて報告数が増加する明確な季節性を示します。特に第 20 週以降に増加し、第 28~36 週あたりにピークを迎えるのが典型的なパターンです。夏季は気温・湿度が高く、食品中で細菌が増殖しやすい環境が整います。さらに、バーベキューや野外調理での加熱不足、生野菜やカット野菜の摂取、冷蔵保存の不徹底などがリスクを高めます。学校給食や地域行事など大人数での食事機会も多く、集団感染につながる事例も報告されています。
2025年の動向
2025 年は、第 36 週までの速報値で全国累計 759 例が報告されており、夏場にかけて急速に増加しました。とくに第 30 週前後には過去数年を上回る水準に達し、警戒が必要とされています。今年の特徴としては、O157 だけでなく O103 という血清群の増加が注目されました。O103 の届出は従来の平均を大きく上回っており、無症状保有者の割合が半数以上を占めています。これは症状が出ない人から周囲に感染が広がるリスクを示しており、保健所による疫学調査や接触者検査の重要性を改めて浮き彫りにしました。一方で、O157 は依然として最多株であり、全体の流行を牽引していることに変わりはありません。
比較グラフ(2023~2025年の週別報告数)
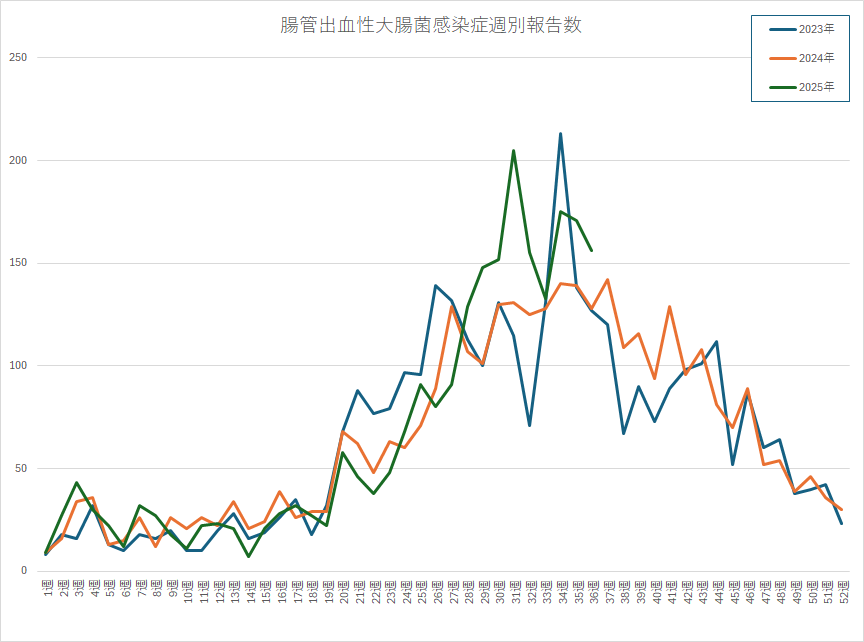
全国の週別報告数を比較すると、2023年と2024年はいずれも第20週以降に増加し、夏季にピークを迎える典型的な曲線を描きました。2025年は同様の傾向を示しつつ、立ち上がりが早く、ピーク値も高くなっています。特に第30週周辺での急増は、過去2年と比較して顕著であり、今後の監視においても重要な指標となります。こうしたグラフ比較は、一般市民への注意喚起や行政による対策強化のタイミングを見極める上でも有効です。
感染経路と具体的なリスク場面
感染経路は多岐にわたりますが、主に(1)食品由来、(2)人から人、(3)環境――の三つに整理できます。(1)では、加熱不十分の牛肉が古くから指摘されてきましたが、現在は交差汚染(生肉の汁が他の食品に触れる)や調理後の長時間放置による増殖が現実的な課題です。生食野菜や簡便惣菜においても、洗浄・保管・提供の各段階での清潔保持が不可欠です。(2)では、保育・高齢者施設や家庭内での接触を通じて、手指やトイレ周りからの二次感染が生じ得ます。症状のない保菌者が一定割合存在することも、伝播を見逃しやすい要因です。(3)では、調理場のシンクやまな板、ふきん、スポンジなどの器具類が汚染に関与することがあります。実務上は工程全体を俯瞰して、汚染が入りやすい入口と、広がりやすい導線の両方を抑える視点が有効です。
- 食品由来:加熱不十分な牛肉、内臓肉、生野菜への二次汚染、仕出しや給食での交差汚染
- 人から人:家庭内や保育園・高齢者施設での接触感染、トイレ後の不十分な手洗い
- 環境由来:井戸水の汚染、調理器具や作業環境の衛生不備
感染予防の三原則と実務ポイント
予防の基本は「つけない・ふやさない・やっつける」に集約されます。すなわち、食品や調理器具に病原菌を「つけない」ように清潔を保ち、菌が「ふやさない」ように冷蔵保存や温度管理を徹底し、最後に十分な加熱で「やっつける」ことです。具体的には、調理前後の手洗い、肉と野菜の器具の使い分け、要冷蔵食品の迅速な保存、中心部 75℃ で 1 分以上の加熱が推奨されます。電子レンジ調理では加熱むらに注意し、かき混ぜやラップを活用することが重要です。
食品事業者においては、2020 年から義務化された HACCP に基づく衛生管理を実効的に運用し、日々の点検と記録を積み重ねることで、交差汚染の防止と工程の安定を図る必要があります。教育・研修の定期化、温度ロガーの活用、記録の標準化(チェックリスト・アプリ)なども、対策の持続性に寄与します。
感染が疑われる場合の対応
強い腹痛や血便などの症状が出た場合は、自己判断せずに速やかに医療機関を受診することが重要です。診断にあたっては、直近の食事内容を医師に伝えることが、原因追及や保健所による調査の助けとなります。家庭や施設で患者が出た場合は、二次感染防止のために手洗いや消毒、共用物品の管理徹底が必要です。特に保育園や高齢者施設などでは、発生時に保健所や医療機関と緊密に連携し、拡大防止策を講じる体制を整えることが不可欠です。
まとめ
腸管出血性大腸菌感染症は、例年夏季に増加する季節性を持つ食中毒であり、毎年数千例規模で報告されています。2025 年は速報値ながら、例年以上に夏季の報告数が多く、O103 の増加とともに O157 も依然として主要株であることが確認されました。年ごとの違いを比較することで、行政・医療機関・事業者・市民が注意すべきタイミングを把握できます。会社サイトのコラムとしても、こうした情報を整理して伝えることは、社会全体でのリスク意識向上につながります。
出典:
- 感染症発生動向調査(IDWR 週報・速報):https://id-info.jihs.go.jp/
- 病原微生物検出情報(IASR):https://www.niid.go.jp/
- 厚生労働省:食中毒予防・HACCP 関連情報:https://www.mhlw.go.jp/
注記:本ページの内容は一般的な情報提供を目的としたものであり、個別の診断や治療に代わるものではありません。検査や薬の使用、保険適用の可否などについては、必ず医師や専門機関にご相談ください。体調不良や緊急の症状がある場合は、速やかに医療機関を受診してください。